Melasma vs manchas solares: aprende a diferenciarlas y tratarlas
En el ámbito de la dermoestética, las manchas cutáneas son uno de los motivos de consulta más frecuentes. Sin embargo, no todas las hiperpigmentaciones son iguales. Dos de las más comunes, el melasma y las manchas solares, comparten una apariencia similar, pero difieren en su origen, evolución y tratamiento. Conocer sus particularidades permite ofrecer diagnósticos precisos y resultados más efectivos en cabina.
¿Qué es el melasma?
El melasma es una hiperpigmentación facial adquirida, de carácter crónico y recidivante, que se manifiesta como manchas marrón grisáceas difusas. Su distribución suele ser simétrica, afectando principalmente mejillas, frente, labio superior y nariz.
Es más frecuente en mujeres de fototipos III a V y su aparición se asocia a una combinación de factores hormonales, genéticos y ambientales.
Entre los principales desencadenantes se encuentran:
- Cambios hormonales (embarazo, uso de anticonceptivos, tratamientos sustitutivos).
- Exposición solar o a luz visible sin protección adecuada.
- Predisposición genética.
- Alteraciones en la función de los melanocitos y en la barrera epidérmica.
El melasma tiende a empeorar en verano y puede persistir o reaparecer incluso después del tratamiento, por lo que requiere una estrategia terapéutica continua y un seguimiento a largo plazo.
¿Qué son las manchas solares?
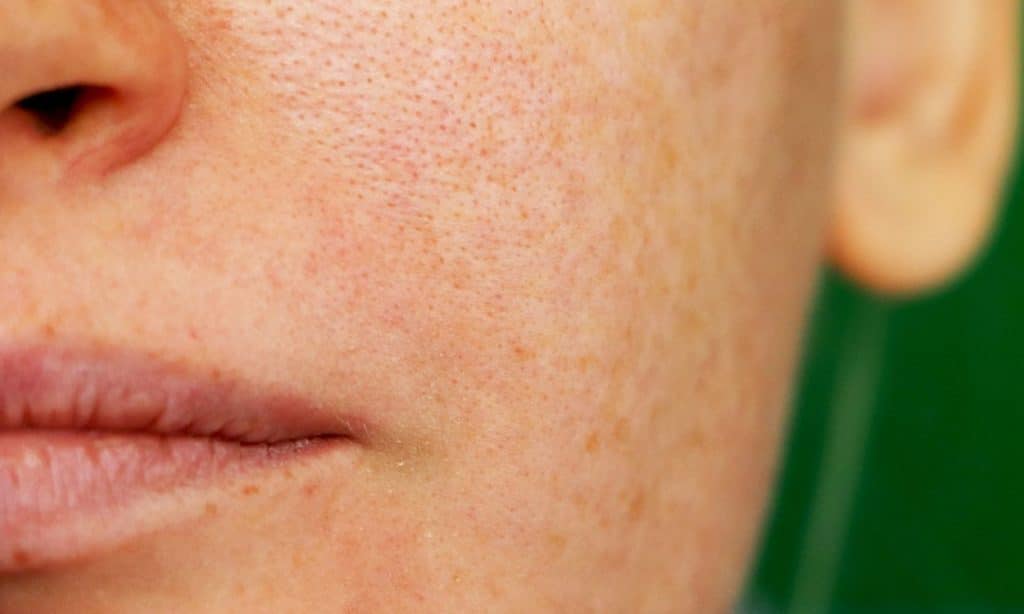
Las manchas solares o lentigos solares son lesiones pigmentadas benignas provocadas por la exposición crónica a la radiación ultravioleta (UV). A diferencia del melasma, no tienen relación hormonal y su origen está vinculado al fotoenvejecimiento cutáneo.
Se presentan como manchas marrones bien delimitadas que aparecen principalmente en zonas expuestas al sol (rostro, escote, dorso de las manos y antebrazos) y aumentan en número y tamaño con el paso de los años.
Aunque son benignas, reflejan daño solar acumulado, y su eliminación tiene tanto un propósito estético como preventivo, al mejorar la calidad y el tono de la piel.
Cómo diferenciar el melasma de las manchas solares
Aunque ambas condiciones se manifiestan como hiperpigmentaciones, existen matices clínicos que permiten distinguirlas con precisión.
El melasma suele tener una distribución simétrica y difusa, con bordes poco definidos. Su color puede variar del marrón claro al grisáceo, y tiende a extenderse en áreas amplias del rostro. Además, responde de manera irregular a los tratamientos y reaparece con facilidad ante la exposición solar o cambios hormonales.
En cambio, las manchas solares son lesiones aisladas o múltiples, pero bien delimitadas, que no guardan simetría. Se desarrollan de forma progresiva tras años de exposición solar, especialmente en fototipos claros. Su color es más uniforme, y los resultados de los tratamientos suelen ser más rápidos y duraderos.
En resumen, mientras el melasma requiere un enfoque integral y de mantenimiento continuo, las manchas solares suelen responder eficazmente a tratamientos focalizados y protocolos despigmentantes específicos.
Tratamientos dermoestéticos más efectivos
El éxito terapéutico depende del diagnóstico diferencial, del fototipo cutáneo y de la profundidad de la pigmentación.
Aun así, existen estrategias con evidencia clínica que pueden guiar la intervención.
1. Tratamiento del melasma
- Peelings químicos suaves con ácido kójico, azelaico o tranexámico, que regulan la actividad melanocítica.
- Formulaciones tópicas combinadas (hidroquinona, retinoides, niacinamida) bajo control profesional.
- Luz pulsada o láser fraccionado no ablativo, siempre con baja energía para evitar inflamación y rebrote.
- Protocolos de mantenimiento domiciliario con antioxidantes y despigmentantes suaves.
2. Tratamiento de las manchas solares
- Láser Q-Switched o Picosegundo, eficaces en la eliminación del pigmento localizado.
- Luz pulsada intensa (IPL) para lesiones múltiples o fotoenvejecimiento generalizado.
- Peelings medios con ácido tricloroacético (TCA) o ácido retinoico, adaptados al fototipo.
- Cosmética de mantenimiento con activos inhibidores de la tirosinasa para prevenir recurrencias.
Tanto los peelings químicos como la luz pulsada intensa (IPL) forman parte de la formación práctica y teórica de los programas de NUS Agency, en el Máster Enfermera Gestora de la Imagen Corporal y Dermoestética y en el Máster en Fisioestética y Dermatofuncional.
Estos másteres ofrecen una visión científica, clínica y aplicada de las principales técnicas dermoestéticas, permitiendo a los profesionales dominar los protocolos más avanzados en el tratamiento de hiperpigmentaciones y fotoenvejecimiento.
Prevención y mantenimiento
Tanto el melasma como las manchas solares comparten un enemigo común: la radiación solar.
Por ello, la prevención debe ser activa y sostenida durante todo el año:
- Fotoprotección diaria de amplio espectro (UVA, UVB, luz visible e infrarrojos).
- Reaplicación del protector solar cada 2–3 horas y uso de fotoprotección oral.
- Evitación de picos de radiación (entre las 11:00 y las 17:00 h).
- Incorporación de antioxidantes tópicos (vitamina C, ácido ferúlico) y orales (polypodium leucotomos).
- Seguimiento periódico profesional para ajustar tratamientos y prevenir recurrencias.
Conclusión
Distinguir entre melasma y manchas solares es esencial para un abordaje eficaz de la hiperpigmentación.
Mientras el primero requiere control hormonal y mantenimiento constante, las segundas se benefician de tratamientos localizados y fotoprotección rigurosa.
En la práctica dermoestética, un diagnóstico preciso y una estrategia personalizada permiten mejorar la salud cutánea, optimizar los resultados y aumentar la satisfacción del paciente.
Referencias bibliográficas
- Ogbechie-Godec OA, Elbuluk N. Melasma: an Up-to-Date Comprehensive Review. Dermatol Ther (Heidelb). 2017;7(3):305–318.
- Grimes PE, Yamada N, Bhawan J. Light and electron microscopic features of melasma. Br J Dermatol. 2005;152(5):939–944.
- Bolognia JL, Schaffer JV, Cerroni L. Dermatology. 5th ed. Elsevier; 2021.
- Passeron T. New and emerging treatments for melasma. Ann Dermatol Venereol. 2020;147(5):370–378.